22:23 В половине рижских домов можно заразиться легионеллезом | |||
Русский TVNET
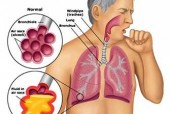
Институт: в половине рижских домов можно заразиться легионеллезом Фото: PantherMedia/Scanpix По крайней мере половина систем водоснабжения рижских домов инфицирована бактериями, которые могут вызвать опасную болезнь легионеллез - свидетельствуют данные, полученные исследовательским институтом Bior. Его представительница Ирена Берзиня рассказала: «Факты, полученные в ходе работ Института по исследованию среды, здоровья животных и безопасности продуктов BIOR поражают - по крайней мере в 50% рижских многоквартирных домов можно встретить эту опасную бактерию. Эксперты нашего иститута до сих пор получают много звонков от жителей, собственников и управляющих домами, что говорит о том, что до сих пор общество мало знает о происхожденнии и опасности этих бактерий». Институт совместно с Центром по контролю и профилактике заболеваний, а также РТУ планирует проводить бесплатные семинары для все интересующихся, технических работников и ответственных лиц самоуправлений, которые помогут больше узнать как о самой бактерии, так и о инженерно-технических решениях, которые помогут снизить риски инфицирования.Первый такой семинар состоится 5 апреля в 11 часов по улице Лейупес 3 в Риге. Как уже сообщал наш портал, в прошлом году в Латвии острое инфекционное заболевание - легионеллез констатирован у 24 человек. В этом году - у восьми. И впервые констатирована у малолетнего ребенка. Все эти люди заразились опасной бактерией через воду. Притом, для этого совершенно не нужно ее пить или в ней мыться. Достаточно просто вдохнуть водяной пар. Напомним, в Айзкраукле так называемой болезнью легионеров заразился новорожденный ребенок. Результаты анализов, полученные от Центра профилактики и контроля заболеваний (ЦПКЗ), подтвердили наличие в водопроводе многоквартирного дома в Айзкраукле бактерий, вызывающих легионеллез. По информации самоуправления, легионеллез подтвержден у ребенка, которому всего 13 дней от роду. От других жильцов сигналов о заболевании не поступало. Бактерии обнаружены как в подвальных трубах, так и в самой квартире, где проживает семья с новорожденным. Болеют преимущественно лица пожилого возраста, причём мужчины в 2-3 раза чаще, чем женщины. Известны внутрибольничные вспышки легионеллёза. Удельный вес пневмоний, вызванных легионеллами, составляет 0,5-5%, в то время как острое респираторное заболевание легионеллёзной природы (лихорадка Понтиак) возникает у 95% от общего числа лиц, подвергшихся заражению. 
Легионелла - возбудитель болезни легионеров
ЛегионеллезИсточник
Легионеллез - острая инфекционная болезнь, проявляющаяся развитием пневмонии или острого респираторного заболевания, протекающая с лихорадкой, выраженной интоксикацией, в ряде случаев — с поражением ЦНС и почек. Этиология. Возбудитель — L.pneumophillis — грамотрицательная, подвижная, аэробная бактерия. Возбудитель имеет эндотоксин (ЛПС-комплекс) и сильнодействующий экзотоксин. Высокоустойчив во внешней среде (до 112-150 суток). Естественное место обитания ле- гионелл — пресноводные водоемы и почва. В воде стоячих водоемов они обитают вместе с сине-зелеными водорослями и водными амебами, которые являются для легионелл экологической пищей. Интенсивное размножение происходит при температуре +35-40°С, что позволяет им заселять системы охлаждения (кондиционеры, компрессоры, душевые установки, плавательные бассейны, фонтаны, комнаты для бальнеопроцедур, резиновые медицинские изделия, используемые для подачи воды в ингаляториях и др.). Человек для легионелл является биологическим тупиком, так как в природе не найдено других источников инфекции среди животных и птиц. Подвергается сомнению заражение человека от человека. Естественная восприимчивость человека к легионеллам высокая. Заражению и заболеванию способствуют курение, употребление алкоголя, болезни, снижающие общую иммунологическую резистентность. Патогенез. Большинство известных заболеваний связано с поражением легких, в которые проникает возбудитель с вдыхаемым зараженным воздухом (с капельками воды, пыли из почвы). При попадании небольших доз возбудителя развивается катаральное воспаление верхних дыхательных путей, протекающее по типу ОРЗ. При вдыхании большой инфицирующей дозы возбудителя поражаются глубокие проксимальные отделы дыхательных путей — бронхиолы и альвеолы. В зоне поражения обнаруживают массивную экссудацию полиморфно-ядерных нейтрофилов и макрофагов, лизис лейкоцитов с накоплением ядерного детрита и фибрина. Поражение охватывает, как правило, не менее одной доли легкого и протекает в виде сливной пневмонии. Вырабатываемый легионеллой экзотоксин поражает другие органы и вместе с ЛПС-комплексом легионелл и поврежденными ими тканями вызывает интоксикацию и обуславливает пирогенную реакцию. Гематогенная генерализация возбудителя приводит к микроциркуляторным нарушениям в различных органах, особенно в легких: воспалению с геморрагическим компонентом, дистресс-синдрому. В других органах патологический процесс протекает по септическому типу: в сердце — с развитием эндокардита, перикардита; образуются также воспалительные гнойные очаги в печени, почках, костном мозге. При тяжелой эндотоксиновой интоксикации развиваются энцефалопатия и инфекционно-токсический шок. Клиника. Инкубационный период 2-10 дней (чаще 5-7 дней). Клинические проявления легионеллеза многообразны. Наиболее частой формой является тяжелая пневмония, реже заболевание протекает по типу ОРЗ и с поражением других органов. В настоящее время по легионеллезу накоплены обширные клинические наблюдения, что позволяет выделить следующие формы легионеллеза:
Диагностика. Точная верификация диагноза достигается выделением культуры L. pneumophillis из крови, мокроты, промывных вод бронхов, плевральной жидкости. Возможна постановка биопробы на морских свинках. Более доступна серологическая индикация легионелл в исследуемом материале методами РИФ и ИФА. В широкой практике применяют серологическое исследование парных сывороток в динамике болезни (3-й и 10-й день). Диагностический титр при однократном исследовании сыворотки 1:128. Применяют ПЦР для обнаружения легионелл в материале, полученном из нижних отделов дыхательных путей в острую фазу заболевания (специфичность и чувствительность этого метода очень высоки). В периферической крови — лейкоцитоз со сдвигом влево, ускоренный РОЭ. Лечение. Наибольшая эффективность этиотропной терапии получена при назначении эритромицина и других макролидов (сумамед, рова- мицин). Эритромицин назначают внутрь по 2—4 г в сутки, в тяжелых случаях внутривенно до 2-3 г в сутки ; при необходимости добавляют ри- фампицин 0,6-1,2 г в сутки. Курс лечения 2-3 недели. В последнее время в связи с большей эффективностью стали применять ципрофлокса- цин и др. фторхинолоны. Наряду с этиотропной терапией назначают патогенетические и симптоматические средства. При легионеллезном альвеолите-глюкокортикоиды, оксигенотерапия. Имеются сообщения о целесообразности применения лизоцима и интерферонов. Прогрессирующая дыхательная недостаточность требует применения ИВЛ. Легионеллез
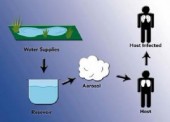
Легионеллез (болезнь легионеров, питтсбургская пневмония, понтиакская лихорадка, легионелла-инфекция) - острая инфекционная болезнь, обусловленная различными видами микроорганизмов, относящихся к роду Legionella. Типичным представителем этого рода является L. pneumophila, вызывающая пневмонию, получившую название "болезнь легионеров". Остальные виды рода Legionella вызывают разные заболевания органов дыхания, сходные по клинике с болезнью легионеров, но отличающиеся эпидемиологическими аспектами, тропностью к отдельным участкам респираторного тракта, степенью тяжести и др. Все эти заболевания объединены термином "легионеллезы". Этиология. Впервые легионеллы выделены в 70-х годах нашего века. Название связано со вспышкой в 1976 г. в Филадельфии тяжелого респираторного заболевания (по типу пневмонии), унесшего жизни 34 из 220 заболевших делегатов съезда Американского легиона. Хотя вспышки подобной инфекции наблюдались и ранее, выделенный возбудитель назван Legionella pneumophilla. Данный возбудитель представляет собой грамотрицательную аэробную палочкообразную бактерию. В настоящее время насчитывается 22 различных вида легионелл, включающих в себя 35 серотипов. Легионеллы очень чувствительны к составу рН питательных сред, культивирование их представляет собой длительный трудоемкий процесс. Чувствительны легионеллы к эритромицину, рифампицину и в меньшей степени - к тетрациклинам. Эпидемиология. Легионеллы распространены во всем мире и составляют часть микробной флоры многих естественных и искусственных водных экологических систем. Наибольшее эпидемиологическое значение имеет пребывание возбудителей в системе водоснабжения и кондиционирования воздуха гостиниц и больниц. Предположение о различной вирулентности легионелл в зависимости от географических условий и резко отличающийся уровень антител в крови в различных популяциях населения не исключают возможности, что в ряде регионов эта инфекция может быть эндемичной. Более подвержены заболеванию лица среднего и пожилого возраста. Предрасполагающими факторами являются курение, хроническая почечная недостаточность, злокачественные новообразования и иммунодепрессия. Заболевания чаще возникают в летние месяцы. Несмотря на то, что ежегодно регистрируют сотни спорадических случаев, наибольшее внимание всегда обращают на вспышки болезни, вовлекающие большое количество людей, заразившихся из одного источника. Патогенез. Воротами инфекции является слизистая оболочка респираторного тракта. Проникновение возбудителя в организм происходит при вдыхании водных аэрозолей (душ, кондиционеры воздуха, ванна, ультразвуковые распылители воды, увлажнители систем искусственной вентиляции легких, фонтаны и т. п.). Несмотря на то, что в мокроте больных обнаруживаются легионеллы, фактов передачи инфекции от человека к человеку не установлено. Большинство случаев заболевания легионеллезом связано с поражением легких (эти механизмы также являются наиболее изученными). Патологические изменения охватывают, как правило, не менее одной доли легкого и протекают в виде сливной пневмонии. Воспалительный процесс распространяется на терминальные бронхиолы и альвеолы (более проксимальные отделы обычно интактны). В зоне поражения обнаруживается массивная экссудация полиморфоядерных нейтрофилов и макрофагов с явлениями интенсивного лизиса лейкоцитов, накопление ядерного детрита и фибрина. Отмечается также выраженный отек интерстициальной ткани. Предполагается, что эти явления связаны с выделением легионеллами токсинов, обусловливающие другие клинические проявления болезни. Следует отметить, что все описанные изменения не являются патогномоничными для легионеллеза и встречаются при пневмониях другой этиологии. Симптомы и течение. Инкубационный период продолжается от 2 до 10 сут (чаще 5-7). Различают следующие клинические формы легионеллеза:
Наиболее характерным проявлением легионеллеза является пневмония (т. е. болезнь легионеров, вызванная чаще всего L. pneumophilla). Умеренная головная боль и недомогание предшествуют подъему температуры, которая в течение 24-48 ч повышается до 40°С и выше, сопровождается сильным ознобом (примерно у 50% больных). Одновременно появляется сухой кашель, затем начинает отделяться слизистая или слизисто-гнойная мокрота. У 20% больных отмечается кровохарканье. К дополнительным симптомам, встречающимся не у всех, относят одышку, плевральные и мышечные боли, тошноту, рвоту и боли в области живота. Физикальные данные не отличаются какой-либо специфичностью: лихорадка, тахикардия, тахипноэ, влажные хрипы в легких. При этом однако отсутствуют физикальные признаки уплотнения легочной паренхимы. Вместе с тем рентгенологическое обследование обнаруживает гораздо больший объем поражения легочной ткани, чем это определяется физикально. На ранних этапах заболевания примерно у 65% больных обнаруживаются односторонние инфильтраты, представляющие собой округлые тени с тенденцией к слиянию, занимающие не менее одной доли. В большинстве случаев к моменту наивысшего развития болезни процесс обычно становится двухсторонним. У 30% больных отмечается незначительный плевральный выпот. Лейкоцитоз отмечается примерно у 20% больных, СОЭ повышена чаще. Возможны умеренные нарушения функции печени и почек. На протяжении первых 4-6 дней состояние больных прогрессивно ухудшается. Клинические признаки улучшения появляются обычно лишь по прошествии еще 4-5 дней мощной антибиотикотерапии. Средняя продолжительность лихорадки 13 дней. Рассасывание инфильтратов в легких значительно отстает во времени от улучшения остальных клинических показателей. В ряде случаев наблюдаются остаточные явления в виде ограниченного пневмосклероза. Период реконвалесценции часто составляет несколько недель и проявляется слабостью и повышенной утомляемостью. Осложнения. Самым грозным осложнением болезни легионеров является дыхательная недостаточность. Почти у 30% госпитализированных больных отмечаются симптомы выраженных гипервентиляции и гипоксемии. Практически половина из них нуждается в интубации и проведении искусственной вентиляции легких. Причиной смерти в первую очередь являются дыхательная недостаточность, а также коллапс, шок с вторичной почечной недостаточностью. Диагноз и дифференциальный диагноз. Как уже указывалось, клинические проявления легионеллеза далеко не специфичны. Заподозрить наличие данного заболевания дают основание эпидемиологические предпосылки, тяжелое течение пневмонии и слабый эффект от традиционной терапии воспаления легких. Рутинные исследования, включая бактериологические анализы крови и мокроты, дают отрицательные результаты на наличие легионелл. В аспирате из нижних дыхательных путей выявляется большое количество гранулоцитов и альвеолярных макрофагов. Однако грамположительные микробы в них не обнаруживаются, а посевы на обычные питательные среды роста не дают. Диагноз легионеллеза наиболее точно устанавливается при использовании специальных сред, при условии тщательного забора материала (через кожный транстрахеальный аспират, лаважная жидкость), при котором исключается попадание микрофлоры из полости рта. Иммунофлюоресцентные методы диагностики считаются менее чувствительными, чем культуральные, и используются реже.
| |||
|
|
| Komentāru kopskaits: 0 | |